Rwa kulszowa — objawy, przyczyny, rozpoznanie
Co to jest rwa kulszowa i skąd bierze się ból promieniujący do nogi
Rwa kulszowa nie jest osobną chorobą, ale zespołem objawów wywołanych przez ucisk lub podrażnienie nerwu kulszowego.
Nerw kulszowy to prawdziwy gigant w ludzkim organizmie – to największy i najdłuższy nerw, jaki posiadamy. Swój początek bierze w dolnym odcinku kręgosłupa (lędźwiowo-krzyżowym), gdzie splata się z kilku mniejszych korzeni nerwowych. Następnie, niczym gruby kabel zasilający, biegnie w dół przez pośladek, tył uda i łydkę, aż do stopy. Ponieważ kontroluje czucie i motorykę niemal całej nogi, jego podrażnienie wywołuje ból na całej tej długości.
Mechanizm promieniowania bólu najlepiej obrazuje efekt domina. Źródło problemu prawie zawsze znajduje się w kręgosłupie, ale objawy odczuwasz w kończynie dolnej. Mózg odbiera sygnał alarmowy z uciśniętego u nasady nerwu. Ponieważ ten konkretny przewód odpowiada za nogę, ból jest rzutowany wzdłuż jego anatomicznego przebiegu. To dlatego pacjenci często mają wrażenie, że boli ich udo lub łydka, podczas gdy same plecy dokuczają im minimalnie.
Objawy rwy kulszowej — kiedy to już nie jest zwykły ból krzyża
Klasyczny ból krzyża (lumbago) zazwyczaj ma charakter tępy, rozlany i ogranicza się do dolnego odcinka pleców. W przypadku rwy kulszowej dolegliwości są znacznie bardziej specyficzne i agresywne.
Do najbardziej charakterystycznych objawów należą:
- Charakterystyczny ból: Ostry, kłujący, piekący lub rwący, często porównywany do porażenia prądem.
- Jednostronność: W zdecydowanej większości przypadków atakuje tylko jedną nogę.
- Zależność od pozycji: Ból drastycznie nasila się podczas kaszlu, kichania, śmiania się, siadania czy prób pochylenia się do przodu.
Oprócz samego bólu bardzo często pojawiają się objawy neurologiczne, które świadczą o silnym ucisku na włókna nerwowe. Pacjenci zgłaszają drętwienie i mrowienie nogi (tzw. parestezje), uczucie "chodzenia mrówek", a w cięższych przypadkach osłabienie siły mięśniowej, przejawiające się np. opadaniem stopy podczas chodzenia.
Najczęstsze przyczyny rwy kulszowej: dysk, przeciążenie, zwyrodnienia, ciąża
Podrażnienie nerwu kulszowego rzadko bywa dziełem przypadku. Zazwyczaj stoi za nim konkretna patologia w obrębie aparatu ruchu:
- Dysk (przepuklina krążka międzykręgowego): To sprawca blisko 90% przypadków. Galaretowate jądro miażdżyste uszkodzonego dysku wysuwa się poza swoje granice (przepuklina) i bezpośrednio uciska korzeń nerwowy.
- Przeciążenie mięśniowe: Nagłe podniesienie ciężaru na prostych nogach, intensywny trening bez rozgrzewki lub długotrwałe przebywanie w wymuszonej pozycji siedzącej mogą wywołać silny skurcz mięśni przykręgosłupowych, prowokujący ucisk.
- Zmiany zwyrodnieniowe kręgosłupa: Narastające z wiekiem tzw. osteofity (dzioby kostne) oraz zwężenie kanału kręgowego (stenoza) fizycznie zmniejszają przestrzeń życiową dla nerwów.
- Ciąża: W tym wyjątkowym okresie dochodzi do przesunięcia środka ciężkości ciała, zwiększenia lordozy lędźwiowej oraz działania hormonów (np. relaksyny), które rozluźniają więzadła. Dodatkowo rosnąca macica może wywierać bezpośredni nacisk na splot krzyżowy.
Rwa kulszowa a inne przyczyny bólu nogi i pośladka
Nie każdy ból promieniujący do dolnej kończyny to rwa kulszowa. Istnieje kilka innych schorzeń, które dają niemal identyczne objawy i bywają z nią nagminnie mylone:
- Zespół mięśnia gruszkowatego: Nerw kulszowy na swojej drodze przechodzi bardzo blisko (a czasem bezpośrednio przez) mięsień gruszkowaty zlokalizowany głęboko w pośladku. Gdy mięsień ten jest nadmiernie spięty lub przeciążony, boleśnie dociska nerw. Objawy są bliźniacze, ale źródło problemu tkwi w pośladku, a nie w kręgosłupie.
- Zwyrodnienie stawu biodrowego (koksartroza): Schorzenia biodra potrafią dawać ból rzutowany do pachwiny, pośladka i uda (często do kolana), co na pierwszy rzut oka przypomina atak korzonków.
- Zablokowanie stawu krzyżowo-biodrowego: Stan zapalny lub dysfunkcja mechaniczna w tym rejonie powoduje silny, rwący ból pośladka i tylnej części uda.
Ból strzela z pleców do pośladka i nogi — czy to naprawdę rwa kulszowa?
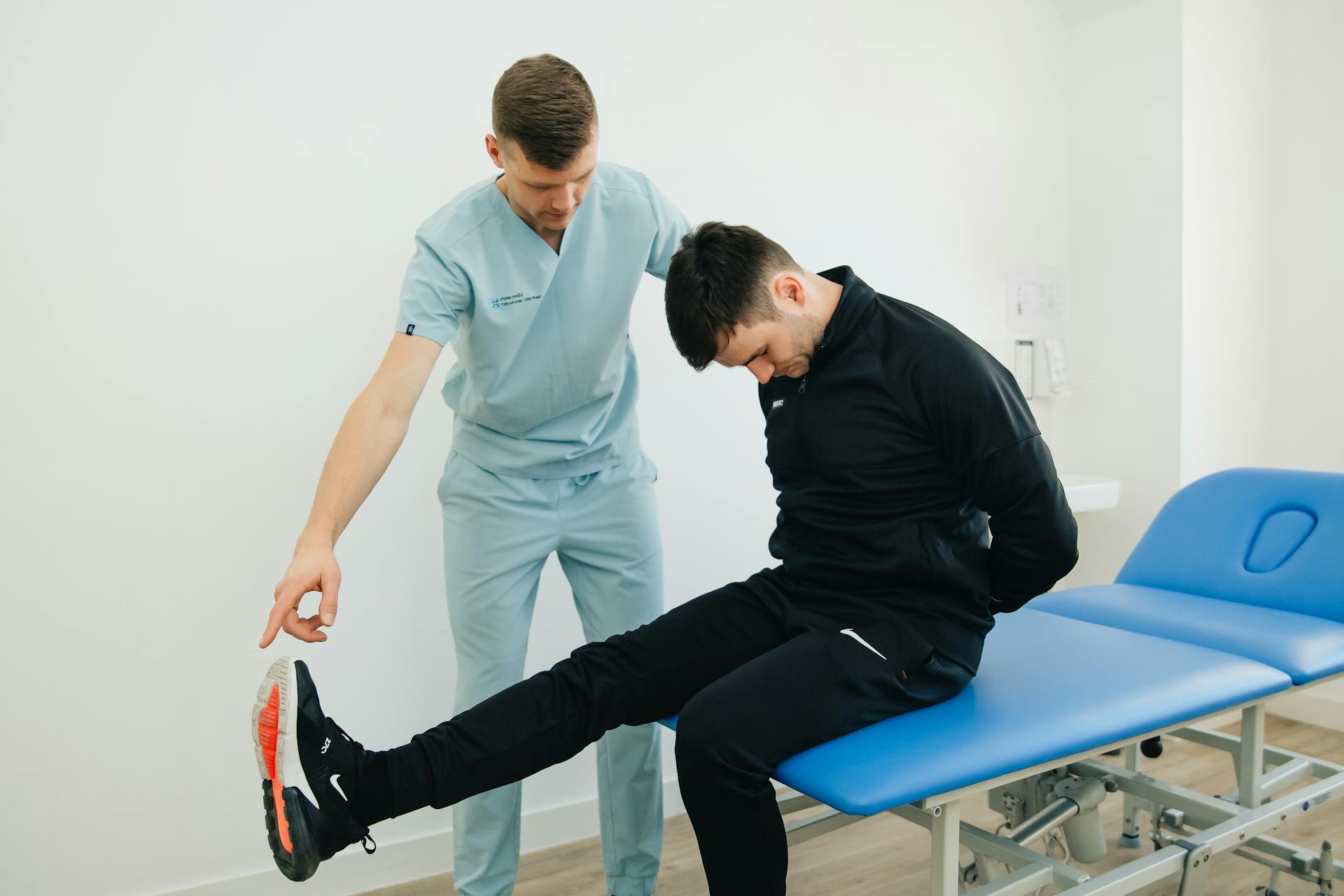
Aby zyskać pewność, czy ból strzelający z pleców do nogi to klasyczna rwa kulszowa, lekarze i fizjoterapeuci przeprowadzają proste testy prowokacyjne. Najpopularniejszym z nich jest objaw Lasègue’a.
Pacjent leży płasko na plecach, a diagnosta powoli unosi jego wyprostowaną w kolanie nogę do góry. Jeśli w zakresie między 30 a 70 stopni pojawia się nagły, ostry, wręcz "elektryczny" ból wzdłuż tylnej powierzchni uda i łydki, test uznaje się za dodatni. Potwierdza to mechaniczne rozciąganie uciśniętego korzenia nerwowego i wskazuje na rwę kulszową. Jeśli ból pojawia się tylko w samych plecach lub wynika z ciągnięcia "sztywnych" mięśni dwugłowych, przyczyn prawdopodobnie należy szukać gdzie indziej.
Kiedy rwa kulszowa wymaga pilnej pomocy, a nie tylko leków przeciwbólowych
Większość epizodów rwy kulszowej udaje się opanować za pomocą leków przeciwzapalnych, odpoczynku i wczesnej fizjoterapii. Istnieją jednak sytuacje, w których domowe sposoby i przeczekanie bólu mogą doprowadzić do nieodwracalnych uszkodzeń nerwów.
Objawy alarmowe (tzw. Czerwone Flagi) – natychmiast udaj się na SOR, jeśli zauważysz:
- Zaburzenia zwieraczy: Problemy z oddawaniem moczu lub stolca (nietrzymanie lub problem z całkowitym opróżnieniem pęcherza).
- Objaw siodłowy: Utrata czucia, drętwienie lub mrowienie w okolicach krocza, wewnętrznej strony ud i pośladków (w miejscach, które dotykają siodła podczas jazdy konnej).
- Postępujące niedowłady: Szybkie osłabienie nogi, opadanie stopy (brak możliwości stanięcia na pięcie) czy uginanie się kolana.
Powyższe symptomy mogą świadczyć o tzw. zespole ogona końskiego – masowym ucisku na worek oponowy, który wymaga pilnej operacji neurochirurgicznej w ciągu 24-48 godzin, aby uniknąć trwałego kalectwa.
MRI, RTG czy badanie kliniczne? Jak wygląda ścieżka diagnostyczna przy rwie kulszowej
Wielu pacjentów uważa, że przy pierwszym ataku bólu należy natychmiast wykonać komplet badań obrazowych. W rzeczywistości prawidłowa ścieżka diagnostyczna wygląda nieco inaczej:
- Badanie kliniczne (podstawa): To szczegółowy wywiad lekarski oraz badanie neurologiczne i funkcjonalne (ocena odruchów, czucia powierzchownego oraz siły mięśniowej). W ponad 85% przypadków ostrej rwy to wystarczy, aby postawić diagnozę i wdrożyć leczenie farmakologiczne oraz fizjoterapię.
- RTG (Rentgen): Pokazuje jedynie strukturę kostną. Nie zobaczymy na nim dysku ani uciśniętego nerwu. Wykonuje się je głównie w celu wykluczenia złamań, niestabilności (kręgozmyku) lub zaawansowanych zmian zwyrodnieniowych.
- MRI (Rezonans magnetyczny): To złoty standard diagnostyczny. Jest niezwykle dokładny – idealnie obrazuje tkanki miękkie, w tym krążki międzykręgowe, wielkość przepukliny oraz stopień ucisku na struktury nerwowe.
Kiedy zatem robić rezonans? Lekarz skieruje Cię na MRI, jeśli objawy utrzymują się mimo 4-6 tygodni leczenia konserwatywnego, gdy planowany jest zabieg operacyjny lub gdy występują wspomniane wcześniej objawy neurologiczne (czerwone flagi). W pierwszej fazie ostrego ataku, bez objawów alarmowych, wynik rezonansu rzadko zmienia początkowe postępowanie terapeutyczne.